ICA/Coulisses d'une chirurgie de l’artère carotide :Lorsqu'un chirurgien révèle une stratégie simple pour prévenir les AVC
ICA/Coulisses d'une chirurgie de l’artère carotide :Lorsqu'un chirurgien révèle une stratégie simple pour prévenir les AVC
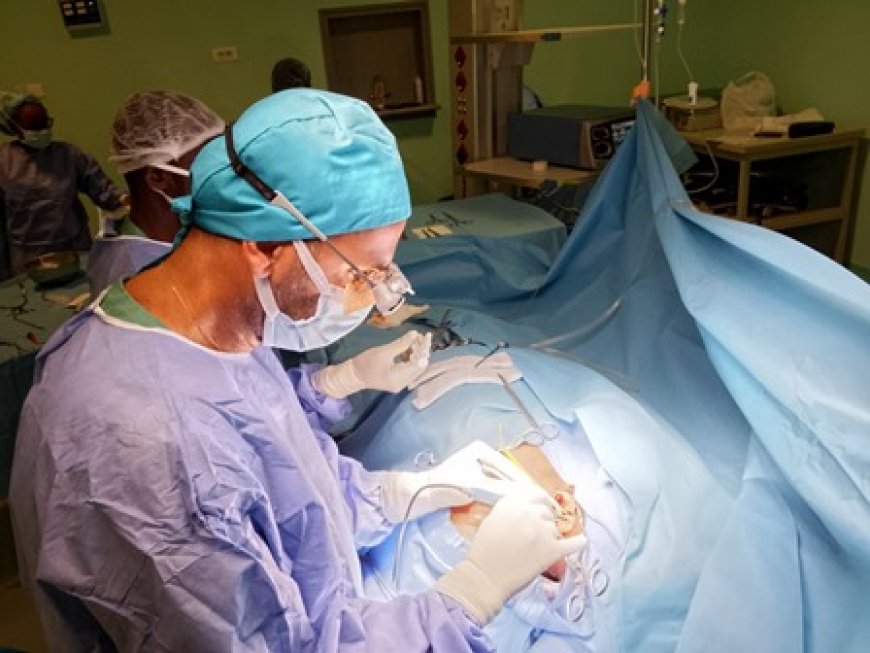
Dans une salle d’opération silencieuse, seules les machines trahissent l’intensité de l’intervention qui se prépare. Le patient, allongé sous une lumière froide, est prêt pour une chirurgie qui pourrait lui sauver la vie. Autour de lui, l’équipe médicale, concentrée, ajuste les derniers détails avant une intervention cardiovasculaire délicate. Une simple incision dans une artère pourrait faire la différence entre la vie et la mort.
À travers ce reportage en deux parties, notre journaliste vous plonge au cœur d’une intervention chirurgicale au sein des blocs opératoires de l’Institut de Cardiologie d’Abidjan (ICA). Alors que tout semblait se dérouler à merveille, un incident inattendu survient. Première partie.
Dans le bloc opératoire de l’ICA, le Dr Afif et son équipe mettent en œuvre leurs compétences pour assurer la réussite de l’opération.
Dans l'antichambre de la chirurgie cardiaque : un regard sur l’intervention de Sawadogo Yacouba
Ce mardi 5 novembre 2024. Il est 11h27 quand je franchis le portique d’entrée du CHU de Treichville au sud d’Abidjan. « Allô, Dr, je suis là », me pressai-je de faire savoir au Dr Afif Ghassani.
« Viens à l’ICA, tu verras un bâtiment où il est inscrit ‘’Hospitalisation’’. Quand tu y es au 1er étage, appelle-moi et je viendrai te chercher », me rassure Dr Afif. Cet immense CHU se déploie sur une superficie de 42 hectares et qui a été créé en 1938, pour être pour un hôpital annexe de l’Hôpital central du Plateau.
C’est en 1976 que ce centre de santé acquiert le statut de centre hospitalier universitaire (CHU). Dans les venelles labyrinthiques, je marche à petit trop pour ne pas me perdre. Sur le chemin, je rencontre des personnes dont les regards sont rivés sur des billets d’ordonnance kilométriques, tandis que d’autres déambulent à toute vitesse avec de gros sachets de médicaments à la main.
Après 5 minutes à contempler les bâtiments cinquantenaires avec une architecture moderne pour les années 70, j’aboutis dru sur l’institut de cardiologie d’Abidjan. C’est un établissement public à caractère industriel et commercial (EPIC) au cœur du CHU de Treichville. Il possède sa propre administration et est certifié ISO 9001 versions 2015. Une fois au premier étage, je téléphone au chirurgien.
« Dr, je suis là », lui dis-je. « Ah bon, tu es là ? J’arrive... », me confie-t-il. Là, je salue une dame assise à ma droite sur un long banc en bois verni. Elle me répond à peine, en hochant lourdement la tête. Dans cette atmosphère silencieuse, seuls sont audibles les ballets incessants du personnel soignant se chahutant pour certainement évacuer le stress pesant qui entretient les lieux.
Je vois aussi des hommes et des femmes avec de grandes enveloppes blanches ou kaki assis dans une vaste allée. Le visage recouvert d’un cache-nez, personne ne dit mot. Les regards médusés et inquiets en disent long sur le mal pernicieux qui les ronge.
On est à l’ICA, donc, les patients souffrent de pathologies du cœur. « Le deuxième organe le plus important du corps humain, après le cerveau », me susurre au coin de l’oreille, Dr Afif. « Bonjour Patrick, comment ça va ? Tu vas bien ?», me lâche Dr Afif vêtu dans sa tenue verte du bloc opératoire, coiffé d’un bonnet, et me tendant une chaleureuse poignée de main. « Suis-moi alors dans mon bureau », m’’invite-t-il.
Je suis et nous traversons un immense couloir au bout duquel un énorme pictogramme indique « Bloc opératoire » au-dessus de de grands battants. Sur ma gauche, je vois à travers des hublots des malades couchés sur des lits. « Ici, c’est la salle de réanimation », m’indique-t-il. Le chirurgien m’installe dans son bureau monacal de 20 mètres carrés contenant deux tables. Derrière lui, dans une espace d’armoire à plusieurs casiers, de nombreux documents de thèses de doctorats y sont rangés. Assis dans son fauteuil ergonomique, le médecin me briefe sur l’intervention qui aura lieu.
Il s'agit d'une chirurgie de l'artère carotide. Cette procédure consiste à pratiquer une incision sur le cou afin d'accéder directement à la carotide. Celle-ci est ensuite ouverte pour permettre l'élimination de la plaque d'athérosclérose. Enfin, l'artère est refermée.
L'intervention peut être réalisée sous anesthésie locale ou générale, selon le cas. « Il s'agit d'un patient que nous allons prendre en charge aujourd'hui, qui présente un rétrécissement de l'artère carotide. L'artère carotide est celle qui alimente le cerveau en sang.
Ce rétrécissement ralentit le flux sanguin vers le cerveau. Dans son cas, c'est du côté gauche, et le rétrécissement est de 90 %. Ce rétrécissement est essentiellement dû au tabac, mais aussi au diabète et à l'hypertension. Si cette plaque n'est pas retirée, le risque est qu'elle provoque un AVC.
Pour prévenir les complications d'accidents vasculaires cérébraux, nous allons réaliser cette intervention sous anesthésie locale, loco-régionale. L'intervention durera environ 1h30 à 2h. Le patient sera éveillé, mais il ne ressentira aucune douleur.
Au fur et à mesure de l'opération, nous allons procéder à l'extraction du caillot de sang qui empêche le passage normal du sang dans l'artère », m’explique le Dr Afif au cours de l’entretien de la réunion préparatoire. Je m’empresse presque maladroitement de lui demander si cette opération n’est-elle pas compliquée même si cela révèle de la routine pour lui qui a débuté sa carrière dans l’univers médical français.
« Si on a l'habitude de pratiquer ce genre d'interventions, elles sont bien maîtrisées et comportent de très faibles risques. En général, tout se passe relativement bien, et les patients se portent très bien. Le patient sort généralement deux jours après l'opération.
Dès le soir même, il est dans sa chambre de réveil, il mange, boit et peut s'alimenter normalement. Ce n'est pas douloureux, ou très peu, car ces interventions, sous anesthésie locale au niveau du cou, permettent de bloquer la douleur : l'anesthésie reste localisée, donc le patient ne ressent aucune douleur.
Nous allons ouvrir le cou pour accéder à l'artère qui alimente le cerveau. Pendant quelques minutes, nous arrêterons le flux sanguin pour procéder à l'extraction du caillot. C'est une chirurgie très précise et minutieuse, réalisée à l'aide de loupes chirurgicales (loupes grossissantes) et d'instruments qui permettent de voir les artères de manière beaucoup plus détaillée », rassure le chirurgien ivoirien qui, dans son service de chirurgie à l’Hôpital régional de Mulhouse en France où il exerçait avant de venir travailler pour son pays, il réalisait 400 interventions chirurgicales par an.
En général, l’extraction en elle-même dure 2 à 3 minutes, me précise Dr Afif. Ce qui prend un peu plus de temps, c'est la préparation. « Pour le matériel que nous allons utiliser, il y a du fil non résorbable pour suturer l'artère, et des instruments très précis pour retirer les caillots de sang.
Ce sont des équipements extrêmement spécifiques, conçus pour extraire les caillots sans causer de dommages. Les fils sont non résorbables, c'est-à-dire que les fils restent utilisés à vie dans le corps. Lorsqu'on ouvre l'artère, il est essentiel qu'il n'y ait pas de dépression et que le fil ne disparaisse pas, afin d'éviter toute complication ultérieure. Le fil non résorbable reste à l'intérieur du corps sans provoquer de réaction de celui-ci », commente le chirurgien qui est revenu en Côte d’Ivoire depuis 2021.
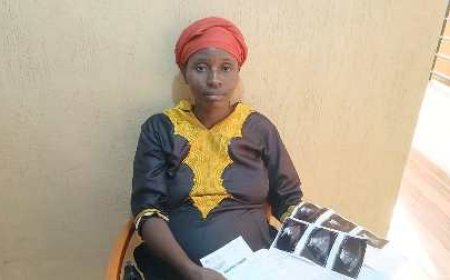
Déjà le lundi 4 novembre, j’avais échangé téléphoniquement avec le patient Sawadogo Yacouba. Ce sexagénaire m’était apparu très enthousiaste à l’idée de subir cette seconde intervention chirurgicale. C’est ce jour-là, d’ailleurs, qu’il m’a autorisé à assister à son opération au bloc opératoire. Ce patient n’est pas un malade ordinaire : il avait été opéré pour la première fois en 2022 à la suite de crampes au mollet. Cette intervention, réalisée au niveau du pied gauche, avait pour objectif de lui permettre de marcher normalement. Suivi depuis lors par le Dr Afif, les deux hommes se connaissent parfaitement bien.
Deux ans plus tard, souffrant d’hypertension, d’excès de cholestérol et de tabagisme, ce cadre retraité d’une agence immobilière se retrouve à nouveau sur le billard, car des plaques graisseuses appelées « plaques d'athérome » ont été découvertes. Ces plaques se forment dans la paroi des artères, les rétrécissant. Liées aux facteurs pathogènes susmentionnés, et bien que le patient ait cessé de fumer quatre mois avant son opération, ces plaques provoquaient des poussées excessives de sa tension artérielle.
« Cette fois-ci, je commence à m'habituer, pratiquement. Mon moral est bon, comme avant. Le moral est bon, vraiment. Parce que j'étais déjà préparé à cela. On m'a dit que ce n'est pas si dangereux, que ça va bien se passer, de ne pas m'inquiéter. En fait, on m'a remonté le moral, c'est comme ça qu'on dit », se réjouit Sawadogo Yacouba.
Puis, il me rassure : « Je suis prêt pour demain, il n'y a pas de soucis. Si je n'étais pas prêt, si j'avais peur, ma femme ne m'aurait pas laissé partir en voyage. Elle m'a dit que l'opération, ça ne fait rien. Elle a dit : "Ou ça passe ou ça casse", mais elle est convaincue que ce n'est rien de grave. Si c'était dangereux, elle ne m'aurait pas laissé me faire opérer en son absence. Moi, je lui ai dit : "Ce n'est pas quelque chose de grave.
La première fois, ça s'est bien passé, il n'y a pas de problème, ne t'en fais pas. En tout cas, Docteur Afif sait vraiment remonter le moral de ses patients. On dirait qu'on se connaît depuis de nombreuses années. À chaque fois que je le rencontre, honnêtement, il me rassure. Tu sais, le premier remède pour un malade, c'est l'assurance. Quand tu es sûr de toi, tu guéris déjà à 80%, et c'est un pourcentage qui compte. Quand les médecins m'ont dit : "C'est bon, c'est bien parti, tout va bien", c'était essentiel. »
La confiance et le moral sont, pour lui, aussi importants que la compétence médicale dans le processus de guérison.
Le Dr Afif est concentré sur l’intervention chirurgicale du patient Sawadogo à l’ICA.
Dans le Bloc opératoire : un voyage au cœur de la chirurgie
Retour au bureau du chirurgien. Il est 11h36 quand Dr Afif me tend mon kit d’habillement pour me préparer à entrer au bloc opératoire. « Tiens, me dit-il, mets ces vêtements.
Tu ne vas quand même pas me suivre là-bas avec une chemise blanche, ton pantalon bleu nuit et tes souliers ? » Sur-le-champ, j’ôte mes vêtements et je m’habille de la tenue verte du bloc opératoire, surmontée d’un bonnet et d’un cache-nez. J’enfile des chaussures de sabot médical recouvertes de couvre-chaussures.
Puis, avant de prendre la direction du bloc opératoire, le chirurgien me prodigue ce conseil : « Si tu te sens mal en salle d’opération, ne cherche pas à résister, rapproche-toi du mur et assieds-toi par terre. » Je suis hébété de voir le médecin mimer avec aisance le geste en s’affaissant au sol de tout son poids.
Nous ressortons de son bureau, passons l’entrée principale du bloc opératoire par un sas étroit qui débouche sur deux salles, l’une à droite et l’autre à gauche. Nous franchissons la porte de la salle de gauche dans laquelle nous nous engouffrons. L’air y est glacial, comme dans un réfrigérateur.
Au plafond en face de moi, quatre ouvertures fermées par des grilles assurent la ventilation, me donnant la chair de poule. Je suis émerveillé par l’éclairage placé au centre de la pièce. Il arbore de longs tentacules comme ceux d’une pieuvre, se terminant par des lampes circulaires. Sur la table d’intervention, le patient Sawadogo Yacouba est installé.
L’infirmier anesthésiste veille à son confort, le réchauffe, car au bloc opératoire, il fait un froid de canard, et lui pose les appareils de surveillance pour procéder à son anesthésie.
À brûle-pourpoint, j’observe sept personnes vêtues de tenues vertes et de bonnets qui s’affairent : trois infirmiers de bloc opératoire (un homme et deux femmes) coiffés de charlotte médicale verte, le médecin anesthésiste réanimateur (MAR) et ses trois collaborateurs.
Tous ont mis leur cache-nez S’agitant devant une grande table recouverte d’un drapeau vert, l’infirmier instrumentiste dispose le matériel nécessaire pour la chirurgie. Il gère le panier opératoire, y compris tout le matériel stérile, avec l’instrumentation de base : pinces, ciseaux, lame de bistouri, pince à disséquer, clamp vasculaire de Bakey, pinces de
De Bakey, fils de suture non résorbables Corolène, porte-aiguille Castro Viejo, dissecteur de Rob, et autres instruments. Travaillant dans la zone stérile qui entoure la table d’opération, il assiste le chirurgien pendant l’opération.
Une infirmière appelée la circulante reste en dehors du champ opératoire (zone stérile). Elle passe à l’infirmier instrumentiste les instruments dont le chirurgien a besoin sans jamais franchir la barrière du champ opératoire. Elle fait le lien entre la zone stérile et la non-stérile.
Sur la table d’opération, le professeur Kouamé Joseph, MAR, surveille attentivement les gestes de son collaborateur, Dr Konaté N., qui réalise l’anesthésie préopératoire. On parle d’induction, c’est le début de l’anesthésie, et elle dure généralement moins de 5 minutes.
À l’aide d’un dispositif, l’anesthésiste cardiaque introduit dans le corps du patient au niveau de l’aorte pour réaliser l’anesthésie. Assis devant un appareil d’échographie, Dr Konaté contrôle et surveille les constantes du patient.
Ayant remarqué ma présence, le professeur Kouamé me demande : « Qui est-il ? » « C’est mon ami. Il est journaliste. Il est venu suivre en direct une intervention chirurgicale », répond aussitôt Dr Afif. Un journaliste dans un bloc opératoire ? J’ai senti une tension soudaine.
L’atmosphère s’alourdit, bien que personne ne dise un mot. Pour alléger l’ambiance après que Dr Afif a expliqué mon identité, je me contente de ne pas sortir mon enregistreur. Je prends juste des notes avec un stylo et une feuille. Cette astuce contribue à restaurer l’atmosphère détendue qui y régnait auparavant.
Sur ma droite, le troisième anesthésiste, nommé Séry, moins émotionnel, remplit le dossier du patient. Ce soixantenaire fixe la machine, le respirateur qui sert à surveiller le bon état du patient. Le dossier, appelé checklist, permet de vérifier l’identité du patient, ses allergies connues, et la présence de matériel étranger dans le corps, etc. Ce dossier sert à éviter toute confusion ou oubli.
Dr Konaté, l’anesthésiste, engage une conversation avec le patient Sawadogo. « Yacouba, ça va ? Dans quelques instants, tu auras du mal à avaler ta salive. C’est normal… », lui dit-il. « Oui, docteur, c’est compris », répond le patient. Peu de temps après, Dr Konaté insiste : « Yacouba, arrives-tu à avaler ta salive ? » « Oui, docteur », répond encore le patient. « C’est normal ! » conclut l’anesthésiste. Le travail de l’anesthésiste consiste aussi à réconforter le patient. Ce dialogue est rythmé par le bip du scope de la fréquence cardiaque, qui, tel un métronome, bat la mesure.
Dans la salle d’opération, comme le disait un chirurgien exerçant à l’hôpital de Pau en France : « On est comme dans un porte-avions. Chacun a sa tâche, son objectif, et l’opération est comme le décollage d’un avion. » Chaque rôle au bloc opératoire est essentiel. Celui du chirurgien, bien entendu, mais aussi celui de l’équipe d’anesthésie qui surveille les signes vitaux du patient pendant toute l’intervention, ainsi que celui des infirmiers de bloc opératoire : l’instrumentiste et la circulante, garants de la stérilité et de la sécurité du bloc opératoire.
Le professeur Kouamé prend congé de l’équipe et laisse sur place son adjoint, Dr Konaté. Une fois l’induction préopératoire terminée, le MAR, Dr Konaté, fait la ronde entre les deux salles d’opération. Son binôme, l’anesthésiste Séry, prend le relais.
sa position, le soignant surveille à la fois la machine et les constantes du patient. C’est alors que le chirurgien entre en scène. Pour ce faire, Dr Afif se lave les mains, puis il est aidé par une infirmière du bloc opératoire entrée quelques minutes plus tôt. Son rôle est d’habiller le chirurgien avec des gants en latex et une casaque de chirurgie.
Elle l’aide à enfiler sa casaque stérile, qui est la tenue de bloc opératoire pour le personnel soignant. Cette tenue protège contre tout risque de contamination microbienne pendant l’intervention chirurgicale.
Ensuite, elle procède au badigeonnage à la bétadine du corps du patient, en fonction du protocole en vigueur à l’ICA. Cette pratique permet de désinfecter le patient avant l’installation des champs opératoires stériles.
Ces draps chirurgicaux stériles, généralement de couleur bleue ou verte, permettent d’isoler le patient et de mettre en évidence la partie à traiter. Une fois ces dispositions préopératoires prises, l’intervention chirurgicale peut enfin commencer, sous la direction du Dr Afif.
Le Dr Afif et son équipe concentrés sur l’intervention chirurgicale du patient Sawadogo à l’ICA.
12h17. Après avoir enfilé ses loupes chirurgicales, qui lui permettent de voir avec précision, Dr Afif débute l’opération chirurgicale proprement dite. Le « tuuuut » du bistouri électrique, dès qu’il coupe, donne le la.
À l’aide de cet instrument, le chirurgien réalise une incision de 10 cm le long de la face avant du cou du patient. Avec une précision chirurgicale, Dr Afif incise et le bistouri électrique cautérise la plaie. C’est-à-dire que, dans le jargon médical, le bistouri électrique chauffe la plaie en détruisant les tissus et en brûlant les vaisseaux sanguins pour stopper l’hémorragie (le saignement) et favoriser la coagulation. Une odeur de viande brûlée se dégage alors.
Arrêté au-dessus de son patient, Dr Afif a les yeux rivés sur la partie du corps qu’il traite. Ses mains se meuvent énergiquement, mais sans agitation. Une récitation de mon enfance, « Ma main », me traverse l’esprit sur-le-champ : « Voici ma main, elle a cinq doigts... Regarde mes cinq doigts travailler, chacun fait son petit métier... » C’est le moins qu’on puisse dire, chaque doigt du chirurgien effectue son travail consciencieusement. Chaque geste est maîtrisé. Je suis émerveillé par la précision de ses actions et la dextérité avec laquelle ses doigts les exécutent. Et pendant ce temps, le chirurgien ne relâche pas le contact verbal avec son patient. « Yacouba, tout se passe très bien », rassure-t-il.
Au fur et à mesure, le médecin s’enfonce davantage dans le corps du patient. « Patrick, regarde ça... C’est une veine. Si je la sectionne par mégarde, il va saigner. Cela pourrait perturber la suite de l’opération », m’interpelle-t-il. « Qu’est-ce que vous allez faire maintenant que vous l’avez vue ? » lui demande-je en plongeant mes yeux dans l’ouverture où des organes vitaux battent. « Je vais l’isoler à l’aide des fils jaunes », me répond-il d’un ton assuré.
Dr Afif agit avec confiance, assurant chaque geste du bistouri. Ses doigts fouillent la zone ouverte à la recherche de l’artère parmi un fatras de vaisseaux sanguins et de tissus. Dans le bloc opératoire, l’ambiance est étonnamment détendue, entre « Donne-moi la pince, s’il te plaît » et « Peux-tu éclairer cette zone, s’il te plaît ? ». Dr Afif met son équipe à l’aise ainsi que son patient. Cette attitude, me semble-t-il, renforce la confiance de toute l’équipe.
C’est dans cette atmosphère décontractée qu’une jeune chirurgienne s’invite à l’opération et propose d’assister Dr Afif. « Si tu veux m’aider, alors viens... », l’invite-t-il. Un travail d’équipe qui se mène dans le respect, l’entente, la cordialité et la solidarité. Comme dans une cour de récréation, le personnel se chahute, et c’est de bonne guerre pour évacuer la pression.
12h30. Le chirurgien ivoirien finit par localiser l’artère carotide. C’est une des artères principales qui part du cœur pour alimenter le cerveau. Celle-ci est bouchée par des plaques athéromateuses, un résidu collant composé de graisse, de cholestérol, de calcium et d'autres substances. Au fil du temps, ces plaques d'athérome s’accumulent et se collent à l’intérieur des artères, m’explique-t-il. Je me frotte le menton, essayant d’assimiler cette information, quand il m’en donne une autre. La sténose de la carotide, me dit-il, se produit lorsque cette artère est bouchée et n’arrive plus à assurer le transport du sang du cœur vers le cerveau. Je hoche la tête pour lui indiquer que j’ai bien compris son explication.
« Patrick, viens voir. Voici l’artère thyroïdienne supérieure », me montre-t-il. Cette artère a pour rôle d’apporter le sang aux muscles du cou. Dr Afif n’interrompt jamais la communication avec son patient. Lorsque ce dernier ressent des douleurs, il le signale immédiatement au chirurgien, qui marque un arrêt.
Puis, il demande des doses supplémentaires d’anesthésie, qui lui sont transmises dans une seringue par l’infirmier instrumentiste. Il injecte ces doses dans la zone douloureuse pour renforcer l’effet anesthésiant.
« Désolé, Yacouba ! Je viens de vous injecter de l’anesthésie », rassure-t-il son patient avant de donner un nouveau coup de bistouri. « Car il y a des patients plus sensibles que d'autres », précise Dr Afif, avant de prendre des nouvelles de son patient Sawadogo Yacouba : « Yacouba, ça va ? »
« Oui, docteur ! » répond Yacouba. Le chirurgien ajoute alors : « On ne peut pas faire ça à la va-vite. Sinon, tout se passe très bien. Yacouba, ça va ? Tout se passe bien. Détends-toi. »
« C’est compris, docteur », répond le patient.
Alors que tout semblait se dérouler normalement, un fait inattendu se produit...
Les instruments de chirurgie utilisés dans le cadre de l’opération du patient Sawadogo, contribuant à la réussite de l’intervention.
Sous la lame : la complication de l’intervention de Sawadogo
Il est 13h11 lorsque Sawadogo Yacouba commence à gesticuler dans tous les sens. Il se plaint de douleurs et fait des mouvements brusques. Le patient semble ne plus être réceptif à l’anesthésie locale. Chose curieuse, le patient se réveille puis s’endort. Je ne comprends rien à ce qui se passe sous mes yeux.
« Patrick, viens voir », m’interpelle-t-il. Je sursaute de ma place, où j’ai une vue synoptique de tout ce qui est fait. « Quand je pince, il ne répond plus, il s’endort », me fait remarquer le Dr Afif, en me signifiant que lorsqu'il y a une restriction de l'oxygène au cerveau, ce dernier arrête de fonctionner correctement, entrant dans un état de "sommeil" ou de perte de conscience.
« Quand j'enlève mes pinces, le patient se réveille », poursuit le chirurgien, en me faisant comprendre que lorsque l'oxygène est à nouveau disponible, le cerveau reprend ses fonctions normales, et la personne retrouve conscience.
Je suis resté tétanisé par cette expérience pratique, qui m’a permis de comprendre à quel point le cerveau est un organe névralgique du corps humain. Alors que j’encaisse tout ce tas d’informations, Dr Afif fait tout s’arrêter net. Du coup, tous les regards se figent sur lui.
Je devine aisément que la situation est délicate. Mon cœur se resserre dans ma poitrine. Une sueur froide me glace le dos. Je retiens mon souffle. Mais personne n’ose broncher dans le bloc opératoire. Dr Afif réclame la présence du MAR. Dr Konaté est dans l’autre salle d’opération où il surveille l’évolution d’un patient sur le billard. L’infirmière circulante se hâte au pas de course pour lui faire appel.
Dès que l’anesthésiste réanimateur pointe son nez, Dr Afif s’adresse directement à lui et lui suggère : « Le patient bouge trop et ça me pose un problème. Il faut le sédater sinon je ne peux pas travailler. » Dans le langage médical, sédater veut dire administrer un médicament pour le calmer ou pour l'endormir. Dans ce cas, il s'agit d'endormir le patient Sawadogo. Proposition immédiatement validée par le MAR.
À 13h17, l’équipe d’anesthésistes se rue sur la table d’opération. Munis d’une seringue, Dr Konaté injecte un liquide incolore dans le ballon de perfusion en face de lui, quand son second technicien cardiaque, Séry, qui gère la machine cœur-poumons, pianote sur quelques boutons sur le moniteur du respirateur d’anesthésie. « On va l’intuber », affirme l’anesthésiste. L’équipe d’anesthésistes prend donc les choses en main.
Une fois que le patient Sawadogo est profondément endormi, l’anesthésiste Séry se penche sur lui et introduit dans sa bouche un laryngoscope qui permet de visualiser la trachée. Puis, Dr Konaté place la sonde d’intubation respiratoire.
Il effectue cette action en passant par la cavité orale : on appelle cela l’intubation orotrachéale. Le chirurgien reprend son travail sans jamais céder à la panique qui avait déjà gagné son équipe. « Patrick, me hèle-t-il, viens voir les caillots. » L’horloge accrochée dans la salle affiche 13h24. Je sors de l’encoignure où je m’étais recroquevillé pour laisser le corps médical agir et gérer la situation chaotique.
À l’aide d’une pince à disséquer en inox sans griffes, le médecin enlève les caillots qui obstruent l’artère carotide. Après le rinçage de la cavité et l’irrigation de la plaie (nettoyage d’une plaie pendant une intervention chirurgicale) avec une substance antibactérienne, il utilise le Drain de Robon, un aspirateur chirurgical, qui produit un grand sifflement, tel un aspirateur dans une station de lavage auto, pour aspirer les effluves.
Après cette étape de retrait total des plaques, appelée dans le jargon l'endartériectomie carotidienne, Dr Afif commence à refermer la plaie chirurgicale à l’aide des sutures (sous-cutanées ou transdermiques). Ces sutures sous-cutanées (sous la peau) sont des points de suture intradermiques (placés immédiatement sous la couche épidermique).
Il dit utiliser la méthode classique de fermeture de la plaie chirurgicale. Celle-ci consiste, selon ce spécialiste ivoirien, à coudre les bords de la plaie à l'aide d'une aiguille chirurgicale et d'un fil de suture spécial. Le fil résorbable est universellement applicable, précise-t-il, et, s'il est correctement exécuté par le chirurgien, assure une cicatrisation rapide et sans complication.
Selon des experts chirurgiens en charge d'innover dans le domaine de la cicatrisation des plaies, la plaie chirurgicale avec suture simple (cicatrisation dite « de 1ère intention ») est une plaie dont les bords ont été refermés au bloc opératoire au moyen de points de suture, d’agrafes ou de sutures adhésives.
Elle se distingue visuellement par l’absence de perte de substance (peau ou chair) ; le processus de cicatrisation est rapide, poursuivent-ils. « L’épiderme est reconstitué en 7 jours. Puis la cicatrice est consolidée au bout de 1 mois avant de devenir une cicatrice définitive après 12 ou 18 mois », précisent-ils.
Dr Afif, lui, m’explique que cette sténose - rétrécissement de l'artère, généralement dû à une athérosclérose (accumulation de graisse et de calcium dans la paroi). Cette accumulation, poursuit-il, forme une plaque qui s'épaissit progressivement et réduit la circulation du sang.
Dans le cas d’espèce, Dr Afif indique que les plaques se sont formées du fait du tabagisme, du diabète et de l’hypertension artérielle dont souffre le patient Sawadogo Yacouba. 24 minutes, soit 13h58, c’est le temps qu’a duré cette étape d’extraction de ces impuretés. J’admire ses doigts agiles maniant ciseaux, pinces, etc., avec adresse et dextérité.
Après l’intervention, le Dr Afif dévoile les plaques d’athérome extraites de l’artère carotide du patient Sawadogo, un traitement décisif pour sa santé.
À 14h10, Dr Afif entame la fermeture de la plaie chirurgicale. C’est la dernière étape d’une procédure chirurgicale. Elle est réalisée au moyen d’une suture, une opération qui consiste à rapprocher les bords d'une plaie et à lier les tissus par une couture ou par un autre moyen, tels que des agrafes, de la colle ou des Steri-strips.
Il faut savoir qu’après une opération, les plaies chirurgicales peuvent être refermées à l'aide de divers dispositifs. Pour conclure son travail en beauté, tout chirurgien a le choix entre les sutures (sous‐cutanées ou transdermiques), les agrafes et les adhésifs tissulaires. Les sutures sous‐cutanées (surjets) sont, quant à elles, des points de suture intradermiques (placés immédiatement sous la couche épidermique).
Dr Afif choisit de faire un surjet intradermique. Il me fait savoir qu’en règle générale, en chirurgie, lorsqu’on opère au niveau du cou (sur des traits d'incision longs), cette technique - un surjet intradermique - reste idéale. « On utilise des fils résorbables qui passent à l’intérieur de la peau. On n’a pas de points de suture à mettre. Le fil reste à l’intérieur et cela permet une cicatrisation meilleure », m’explique le chirurgien.
Il faut également savoir que le surjet est aussi bien utilisé en chirurgie qu’en couture. Que ce soit pour des tee-shirts, des sous-vêtements ou des vêtements de sport, le surjet est indispensable pour assembler les pièces tout en maintenant l'élasticité des tissus. Il est également utilisé pour les finitions de bords de manches et d'ourlets, là où une couture classique pourrait tirer et déformer le tissu.
Pour finir le surjet intradermique, Dr Afif pique sous-cutané (sous la peau) pour faire ressortir l'aiguille à 1-2 cm de l'angle. Il répète cette action cinq fois. Puis, il coupe le fil au ras de la peau, qui est alors enfoui.
Le chirurgien utilise tour à tour une pince à disséquer, un porte-aiguille, une paire de ciseaux chirurgicaux, une pince de Kocher ou de Péan. Voir le médecin manipuler l’aiguille atraumatique cylindrique incurvée, d'un rayon de 16 mm (C16), est fascinant. Les dimensions des aiguilles sont choisies en raison des préférences du chirurgien. L’étape de la suture est à la fois fascinante car le praticien recoud à l'aide de fils, d'une manière très similaire à la couture.
Pour information, il existe plusieurs types de sutures pratiquées en chirurgie qui se déclinent en plusieurs variantes : les sutures à fils (point de Blair-Donati, points séparés, points séparés simples plus faciles à réaliser) et les surjets (surjet passé et surjet simple).
Dr Afif, 10 minutes plus tard (soit à 14h20), termine l’intervention chirurgicale en achevant le dernier nœud. « Patrick, on a fini, viens, on s’en va ! », m’informe-t-il. Le chirurgien et moi prenons congé de l’équipe médicale qui prépare le patient pour l’installer en salle de réveil, où la surveillance se poursuit pour éviter des complications, dernière étape d’un véritable travail d’équipe dont le patient ne garde qu’un souvenir un peu brumeux.
Quand je sors du bloc opératoire après deux heures d’intervention riche en rebondissements, j’en ressors en ayant compris tout le sens de cette expression : « précision chirurgicale ».
Pour la petite histoire, 32 heures sur la table d'opération. En octobre 2018, Dominic Mullin a participé, bien malgré lui, à un record à l'hôpital Charles-LeMoyne au Canada, alors que trois chirurgiens se sont relayés pendant 32 heures pour lui retirer une tumeur rare qui s'était logée dans son cou.
Sous la lame : la délicatesse de la chirurgie vasculaire selon le Dr Afif
Je suis le Dr Afif et nous marchons en file indienne. Nous entrons dans son bureau. Je lui propose un débriefing de l’opération chirurgicale et le médecin accepte de m’expliquer. Je m'assois dans le siège en face de lui. Nous sommes séparés par une table rectangulaire.
Je ne me presse pas d’ôter mes vêtements du bloc, qui, selon Dr Afif, me vont très bien. J’acquiesce en hochant la tête, sans toutefois être d’accord avec lui. In petto, je ne me sens pas l’âme de troquer ma plume contre un bistouri. Alors, je suis perdu dans mes pensées, tandis que le médecin débute son explication.
« Le patient qu’on a opéré pour lui extraire un caillot dans la carotide était initialement éveillé. Mais quand on a arrêté la circulation sanguine au niveau du cerveau, il n’a pas toléré cet arrêt. Nous avons donc dû mettre en place un pont artificiel, un tuyau, pour permettre la vascularisation du cerveau pendant que nous travaillions sur la zone malade. Ce pont a permis de maintenir l’irrigation cérébrale pendant l’opération.
Sans lui, le cerveau aurait cessé d'être irrigué », commente-t-il. L’expert en chirurgie a également ajouté que, pendant ce temps, il travaillait pour enlever les caillots et les plaques d’athérome, qui obstruaient totalement la lumière de l’artère.
La lumière, définit-il, c’est la partie de l’artère où le sang circule. Le sang ne passait plus, affirme-t-il, donc lorsque l’on a interrompu la circulation, même le peu de sang qui passait auparavant ne pouvait plus le faire. Cependant, il a dû arrêter la circulation pour éviter les saignements excessifs. C’est là que le pont artificiel joue son rôle.
« À un moment donné, vers la fin de l’opération, j’ai retiré le pont, et nous avons vu le sang jaillir, preuve que la circulation sanguine était rétablie. Ces procédures sont extrêmement délicates, car elles touchent à l'organe le plus sensible du corps humain : le cerveau.
Celui-ci contrôle tous les organes du corps et a besoin d’un apport constant en oxygène, véhiculé par le sang. Si le cerveau n’est plus irrigué, cela entraîne le décès du patient », révèle le chirurgien. Il ajoute : « Le patient ne ressentait aucune douleur et ne se plaignait de rien, mais une échographie des artères du cou a permis de détecter cette sténose, un rétrécissement artériel.
Une fois le caillot retiré, nous avons refermé l’artère avec du fil et à l’aide des lunettes chirurgicales munies de loupes. Cela nous a permis de retirer de petits débris très fins. C’est un processus qui peut être plus long que d’habitude, mais il est crucial de prendre le temps nécessaire pour bien faire. »
Pour une bonne réussite des interventions chirurgicales, Dr Afif affirme qu’il est important d’établir une bonne coordination entre l’équipe médicale qui accompagne le chirurgien.
« La communication entre moi, le chirurgien, et l’équipe médicale est essentielle. Nous avons anticipé les différentes étapes en informant le patient pour qu'il reste calme, et l’équipe d’anesthésie a administré les médicaments nécessaires pour le tranquilliser. Je leur donne les indications précises sur ce qu'il va se passer à chaque étape.
Si nous n’avions pas réalisé cette intervention sous anesthésie locale, cela aurait entraîné des complications supplémentaires. L’anesthésie locale était donc indispensable », précise-t-il.
En anesthésie générale, le respirateur artificiel prend le relais de la respiration du patient, garantissant une surveillance et un contrôle constants de ses fonctions vitales.
À un moment donné de l’opération, une complication s’est produite et a changé la donne. Cela, dit-il, est dû au fait que le patient n’était pas réceptif à l’anesthésie.
« Je ne sais pas si tu as remarqué, c'était comme un interrupteur : on et off. Quand je pince, il ne réagit plus, il s'endort. Quand je relâche la pince, il se réveille. Cela montre à quel point le cerveau ne peut pas manquer d'oxygène. Le cerveau est l'organe... le plus sensible au manque d'oxygène.
Si je mets un garrot à ta jambe, elle peut tenir six heures sans oxygène. La jambe peut supporter six heures d'ischémie (NDLR : l'arrêt ou l'insuffisance de la circulation sanguine dans une partie du corps ou un organe, qui prive les cellules d'apport d'oxygène et entraîne leur nécrose).
Le rein ne tient que 15 minutes ; au-delà de 15-20 minutes sans circulation sanguine, le rein commence à souffrir. Le cerveau, lui, ne tient qu’une minute. Même moins d’une minute. Donc, on n'a pas le temps de réfléchir... »
Dr Afif insiste sur le fait que la chirurgie est une science avec ses techniques et ses principes. Une intervention chirurgicale est aussi conçue comme un sujet avec un plan détaillé, comprenant une introduction, un développement et une conclusion.
C’est un véritable travail d’équipe pour obtenir des résultats concluants, par exemple, réussir des interventions compliquées ou risquées. Pas de place pour l’improvisation !
« Tout ce que tu as vu ce jour-là, ce n'était ni de l'invention ni de la magie. C'était un travail réfléchi. On avait un plan A, un plan B, et un plan C. Si le plan A ne fonctionnait pas, comme c'était le cas, on passait au plan B. Et si le plan B ne fonctionnait pas, on avait un plan C.
C'est toute cette préparation qui fait l'efficacité de l'intervention, avec des infirmiers pour m’assister et les instruments qu'ils doivent connaître par cœur. Quand je demande un instrument, je ne peux pas me retourner pour aller le chercher. Tu as vu que parfois je me tournais parce que l'infirmier n'était pas là.
Mais si je m’énervais contre eux, ce serait contre-productif. Ils stresseraient. Et s'ils stressent, ils ne sauraient plus quoi me donner. C'est pour cela que je reste patient. »
Le Dr Afif, tout en faisant le bilan post-opératoire, rappelle l'importance des mesures préventives pour éviter les AVC.
L’obstruction des artères par des plaques entraîne des conséquences irréversibles, selon lui, comme l'accident vasculaire cérébral (AVC) et les maladies cardiovasculaires. Le chirurgien explique que l'AVC est provoqué par un caillot sanguin qui bloque une artère menant au cerveau, et que cela peut être fatal, surtout si un premier AVC survient et entraîne un second. Il précise également que l'AVC est la première cause d'invalidité non traumatique et la troisième cause de décès dans le monde.
Le médecin a mentionné l'importance des examens réguliers, notamment l'échographie des artères du cou (les carotides), pour détecter les obstructions qui peuvent causer des AVC. Il insiste également sur le fait qu'il n'y a pas de médicament capable de dissocier un caillot une fois qu'il est solidement incrusté dans une artère. Pour me permettre de bien comprendre son appel à la sensibilisation sur la prévention des AVC par des dépistages fréquents, Dr Afif utilise une métaphore en comparant les carotides à des "tuyaux" essentiels pour alimenter le cerveau en sang, et leur coupure (comme dans le cas d'une blessure au cou) entraîne inévitablement la mort.
Pour finir, le chirurgien incite les jeunes à poursuivre une carrière médicale, malgré les défis et les risques de la chirurgie, notamment vasculaire, où la vie des patients est souvent en jeu. C’est sur cet appel que j’ai quitté le Dr Afif Ghassani. En sortant de son bureau, une parole trivialement admise me vrille : « L’homme n’est rien. Juste un tas de poussière... »
Prévenir et réagir face à l'AVC : les conseils du Dr Afif pour une prise en charge rapide
Selon le Dr Afif, l'AVC est de plus en plus fréquent car il est lié à notre mode de vie, notamment à notre consommation alimentaire et à la sédentarité.
« Avec l'alimentation des fast-foods, de moins en moins d'activités physiques, la pollution, le stress, etc., ce sont des facteurs de risque qui favorisent l'AVC.
Il faut dire qu’aujourd'hui, nous dépistons de plus en plus de cas d’AVC car nous disposons de moyens diagnostiques modernes, tels que les scanners, dans les hôpitaux et cliniques, permettant ainsi un diagnostic précoce et un traitement adéquat », prévient le chirurgien.
Il existe deux types d'AVC, explique-t-il. Le premier est l'AVC hémorragique, où le sang s'écoule dans la tête, un type rare. Le second est l'AVC ischémique, où un vaisseau sanguin est obstrué dans le cerveau, entraînant les symptômes caractéristiques de cet AVC.
Le Dr Afif souligne également l'importance de reconnaître les signes cliniques d’un AVC. « Un AVC ne se manifeste pas uniquement par une paralysie, il peut aussi s'accompagner de signes d’alerte. Par exemple, une personne qui commence à perdre la sensation dans la main, qui éprouve des difficultés à parler, ou qui présente une paralysie faciale (la bouche qui se déforme) : ce sont des signes d’alerte. Même si ces symptômes sont réversibles, cela ne veut pas dire que la personne n’est pas en danger », précise-t-il, avant de recommander :
« Lorsqu’une personne fait un AVC, la première chose à faire est de la conduire aux urgences à l’hôpital pour qu'elle soit prise en charge le plus rapidement possible. C’est à ce moment que le patient a le maximum de chances de récupération, en recevant les premiers soins dès son arrivée à l’hôpital. »
P. K